Los anticonceptivos son agentes externos al cuerpo que modifican el ciclo ovulatorio o impiden la fecundación, es decir, la unión del óvulo con el espermatozoide. Además, permiten decidir el número de hijos que la madre desee tener y el momento más propicio para embarazarse. Hay anticonceptivos tanto para el hombre como para la mujer, aunque esta última los utiliza en mayor medida por haber más variedad.
Para considerarlo anticonceptivo, un método debe reunir los siguientes requisitos: tener como función principal impedir la fecundación de un óvulo al tener relaciones sexuales, evitando así un embarazo no deseado. Deben permitir el control de la natalidad, ayudando a las parejas a decidir si desean o no tener hijos. Tienen que ser seguros para la persona o pareja que los utilice y, al interrumpir el procedimiento, la mujer debe recuperar su capacidad para procrear. Otro requisito es que los anticonceptivos sean eficaces, ya que a mayor seguridad, mayor tranquilidad. Además, tienen que ser fáciles de manejar por parte de la pareja y de un costo accesible para evitar el abandono.
Los métodos anticonceptivos se clasifican en naturales y artificiales.
I. MÉTODOS ANTICONCEPTIVOS NATURALES
Tienen como objetivo principal evitar el contacto de los genitales durante los días fértiles. Los métodos naturales de anticoncepción se basan en la predicción de los días de mayor fertilidad de la mujer, o sea, los próximos a la ovulación, para abstenerse de tener relaciones sexuales con coito durante estos días. Entre sus características está el no utilizar ningún dispositivo o fármaco para posponer el embarazo. Estos métodos no tienen efectos secundarios, promueven la comunicación entre la pareja y no afectan al proceso reproductivo. No protegen contra las infecciones de transmisión sexual, como el virus de la inmunodeficiencia humana (VIH), el virus del papiloma (VPH), los herpes virus, la sífilis, la gonorrea, etc.
Se llaman métodos naturales porque tratan de evitar el embarazo sin alterar las condiciones naturales que lo posibilitan. Los métodos anticonceptivos naturales más destacados son:
• Método de Ogino-Knaus o del calendario
• Método basado en la temperatura basal
• Método Billings o del moco cervical
• Método del coito interrumpido
1- Método de Ogino-Knaus
Conocido también como método del calendario o del ritmo, consiste en llevar a cabo, durante al menos 6 meses, un registro de las fechas en que se inicia la menstruación como el primer día del ciclo y el día anterior al comienzo de la siguiente menstruación como el último día, con la finalidad de conocer en qué días tiene lugar la ovulación. Lo ideal es contabilizar durante 12 meses para obtener datos más precisos. Se considera que los días fértiles de aquellas mujeres con ciclos regulares de 28 días son los comprendidos entre el noveno y el decimoctavo día, contando desde el que comenzó la menstruación. En el caso de las mujeres cuyos ciclos son irregulares, se cuenta el número de días del ciclo más corto y se resta 18, y al ciclo menstrual más largo se le restan 11 días. Por ejemplo, si el ciclo más corto fue de 25 días (25-18=7) y el más largo de 30 días (30-11=19) significa que el período fértil se ubican entre los días 8 y 19 del ciclo sexual. En resumen, el calendario queda de la siguiente forma:
a) Del día 1 al 7 es infértil
b) Del día 8 al 19 es fértil
c) Del día 20 al final del ciclo es infértil
d) Se inicia un nuevo ciclo y vuelve a tener 4 días de infertilidad del ciclo siguiente.
En consecuencia, los días anteriores y posteriores a lo señalado determinan una muy baja posibilidad de embarazo. Según las estadísticas, la eficacia de este método es del 70 %, aproximadamente. Es decir, de cada 100 mujeres que optan por el método de Ogino-Knaus, 30 quedarán embarazadas. Como puede notarse, este método también sirve para determinar el momento preciso para tener hijos.
2- Método basado en la temperatura basal
La temperatura basal es la temperatura más baja que tiene una persona en las 24 horas del día, durante el sueño y al despertarse. En la mujer fértil, la ovulación se produce el día del mes en que la temperatura se encuentra en el punto más bajo. El método consiste en medir y registrar en un gráfico la temperatura bucal o rectal durante un periodo no inferior a 6 meses y hasta 12 meses para obtener cierta fiabilidad. La temperatura aumenta de 0,2 a 0,5 grados centígrados en las 24 horas posteriores a la ovulación, debido al aumento del nivel de progesterona que se produce en esos momentos. Para evitar el embarazo es preciso evitar las relaciones sexuales durante al menos los 7 días anteriores al día en que se espera que aumente la temperatura y los 3 días posteriores al que se produce dicho aumento. La eficacia de este método es mayor cuando no se realiza el coito desde el primer día del ciclo menstrual hasta 4 días después del aumento de la temperatura, lo que supone la limitación de las relaciones sexuales a 10-11 días en cada ciclo.
El mayor inconveniente de este método es que algunas mujeres no experimentan las pautas de temperatura citadas, y además la temperatura corporal puede sufrir variaciones a causa de la gripe, el estrés, etc. La tasa de efectividad de este método se estima entre un 80-85 %. Este método también es útil para planear quedar embarazada.
Ciclo sexual de la mujer
3- Método Billings o del moco cervical
Consiste en la observación diaria de las secreciones vaginales para detectar sus variaciones y predecir el momento de la ovulación. El aumento del nivel de estrógeno que se produce antes de la ovulación da lugar a que la moco sea más transparente, resbaladizo y abundante. Las relaciones sexuales deben evitarse desde el momento en que aparezca la mucosidad con el aspecto citado, hasta que adquieran una textura más espesa y un color amarillento. Pero las secreciones mucosas pueden variar también a causa de infecciones vaginales, del consumo de algunos medicamentos y de la excitación sexual, y todo ello puede inducir a error en su apreciación. Además, como se trata de una valoración subjetiva, en ocasiones resulta difícil la determinación de los días fértiles. Las estadísticas indican que su tasa de eficacia es del 60 %.
4- Método del coito interrumpido
Consiste en retirar el pene de la vagina antes de eyacular. Es un método bastante utilizado en la adolescencia. El sistema reproductor masculino posee unas glándulas llamadas bulbouretrales o de Cowper que elaboran una pequeña secreción mucoide preeyaculatoria que se desplaza hasta el meato urinario externo, es decir, hasta la punta del pene. Tiene por finalidad limpiar y lubricar la uretra. Este fluido, al contener algunos espermatozoides que se han desplazado desde los conductos eyaculadores, son capaces de fertilizar al óvulo a pesar de no haber eyaculación. El método del coito interrumpido o coitus interruptus tiene una eficiencia aproximada del 73 %.
Ventajas de los anticonceptivos naturales
- No poseen efectos secundarios
- La fertilidad regresa de inmediato
- Son gratuitos
- Permite aumentar los conocimientos de la fisiología de la reproducción de la mujer
- Mejora la comunicación en la pareja
Desventajas de los anticonceptivos naturales
- El ciclo menstrual, incluso en la mujer más "regular" puede variar por diferentes motivos, como el estrés, algunas enfermedades, trasnochar, viajes, medicamentos, ansiedad, problemas de pareja o familiares, etc.
- No previenen las enfermedades de transmisión sexual
- Son métodos complicados de aprender y requieren un gran conocimiento del cuerpo
- Tasa de fracaso elevada
- Requieren mucha motivación y capacidad de seguir instrucciones
- Las parejas que practican la abstinencia periódica se deben renunciar al acto sexual durante un período considerable cada mes. Puede ser difícil detectar el período fértil de la mujer, por ejemplo, cuando está cerca de la menopausia, durante la lactancia o en aquellas que tienen ciclos irregulares
II. MÉTODOS ANTICONCEPTIVOS ARTIFICIALES
Se clasifican en tres grupos: anticonceptivos de barrera, hormonales y quirúrgicos.
ANTICONCEPTIVOS DE BARRERA
Son aquellos métodos que impiden la fecundación a través de un procedimiento físico.
1- Preservativo masculino
Es una funda de látex lubricada, fina y muy resistente, que se coloca sobre el pene en erección. Se provee en sobres herméticos con fecha de vencimiento, por lo que hay que verificar que sean aptos al momento de su uso. El sobre se abre con las manos, evitando hacerlo con los dientes o con objetos cortantes para no dañarlo. Una vez quitado de su envase, con los dedos índice y pulgar de una mano se aprieta el extremo del condón para crear un vacío, y con la otra mano se desenrolla la funda hasta la base del pene. De esta manera se evita que el semen tome contacto con la vagina al eyacular y que los espermatozoides alcancen el útero. Tras la eyaculación, se sostiene el condón desde la base y se procede a retirar el pene aún erecto de la vagina. Por último se lo desenrolla del pene y se descarta depositándolo en un recipiente para residuos.
El condón masculino posee una efectividad del 80-90 %. Si es utilizado con un gel espermicida, aumenta su seguridad hasta un 97 %.
Ventajas del preservativo masculino
- Uso muy sencillo
- Protege contra las enfermedades de transmisión sexual
- No afecta el estado de salud
Desventajas del preservativo masculino
- En algunas parejas puede que se interrumpan los juegos sexuales previos para su colocación
- Puede alterar la sensibilidad durante el coito en ambos sexos
- En ciertos casos suele producir alergias al látex
- En algunos hombres aumenta la dificultad para mantener la erección
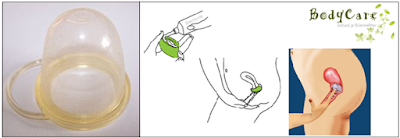
2- Preservativo femenino
Es una funda cilíndrica de látex o poliuretano que se adosa a las paredes de la vagina. Tiene dos anillos en sus extremos, uno más pequeño y cerrado que se coloca dentro de la vagina y otro más grande y abierto que cubre el clítoris y los labios vulvares. Antes de su utilización hay que verificar la fecha de vencimiento. Para su colocación, se toma el anillo más pequeño, se lo comprime con los dedos formando un ocho y se lo introduce en la vagina. Con un dedo se empuja hasta el fondo, con cuidado de no dañarlo con las uñas. El aro de mayor diámetro queda por fuera, cubriendo la vulva y evitando el contacto con los genitales masculinos. Para la extracción del condón femenino, se gira dos veces el anillo externo para evitar que se derrame el semen y se los extrae suavemente. El condón femenino puede colocarse 8 horas antes de la relación sexual y utilizarse junto con un gel espermicida. Es efectivo en un 85-95 %
Ventajas del preservativo femenino
- Brinda mayor protección contra verrugas genitales y herpesvirus, al evitar el contacto entre genitales
- No comprime el pene, a diferencia del condón masculino
- No interrumpe los juegos sexuales previos ya que se puede colocar hasta 8 horas antes del coito.
- El poliuretano permite percibir el calor corporal entre la pareja haciendo que el acto sea más natural
- No modifica la fertilidad de la mujer
Desventajas del preservativo femenino
- Su costo es algo mayor que el condón masculino
- Puede ser dificultosa su colocación
- En algunas parejas, el anillo interno suele irritar el pene y el anillo externo los labios vulvares
3- Dispositivo intrauterino (DIU)
Es un pequeño dispositivo flexible de plástico y metal (cobre, oro o plata) con forma de T, de 3,5 centímetros de ancho y 4 centímetros de longitud, que se introduce dentro del útero para evitar el pasaje de los espermatozoides a las trompas de Falopio. En el extremo de este dispositivo hay un hilo que sirve de ayuda cuando el ginecólogo examina el dispositivo y para su extracción. Cuando se coloca el DIU se produce una reacción inflamatoria en la mucosa uterina que impide la anidación del óvulo fecundado. Además de afectar el cobre a los espermatozoides, el dispositivo genera una mayor cantidad de flujo uterino que impide el normal ascenso de los espermatozoides.
La colocación del DIU la realiza un profesional ginecólogo, en general cuando la mujer está menstruando, momento en que el cuello presenta una mayor abertura. Previamente, son necesarios análisis previos, de las glándulas mamarias, una prueba de Papanicolaou, descartar infecciones genitales y asegurarse que no existe embarazo. El DIU no afecta la ovulación, con lo cual la mujer tendrá su periodo en forma habitual. Tiene una duración de 5-10 años, dependiendo de la marca. Puede ser extraído en cualquier momento si la mujer desea embarazarse. Su efectividad anticonceptiva ronda el 98-99 %.
Más adelante se describirá otro anticonceptivo muy parecido al DIU, pero que libera una hormona.
Ventajas del dispositivo intrauterino
- Es un método muy cómodo y eficaz
- No posee mayores efectos secundarios
- La fertilidad reaparece ni bien se retira el dispositivo
- Permanece varios años dentro del útero
- Carece de efectos hormonales
- Durante la lactancia se continúa utilizándolo
Desventajas del dispositivo intrauterino
- No brinda protección contra enfermedades de transmisión sexual
- Puede ocasionar molestias su colocación y retiro
4- Espermicidas
Son sustancias químicas en forma de geles, óvulos o cremas que se aplican dentro de la vagina 15 minutos antes del acto sexual. Actúan matando a los espermatozoides o inmovilizándolos y formando una barrera en la entrada del cuello uterino. Los espermaticidas son muy pocos seguros cuando se utilizan como único método anticonceptivo, pero son muy efectivos como complemento de otros métodos de anticoncepción, por ejemplo, con diafragmas, preservativos femeninos o masculinos y capuchones cervicales. Tienen una efectividad del 70-75 %. No protegen contra enfermedades de transmisión sexual.
5- Diafragmas
Es un dispositivo de látex con forma de capucha y con un aro flexible y elástico. Se introduce dentro de la vagina con el objetivo de cubrir el cuello del útero para evitar el paso de los espermatozoides. El anillo del diafragma tiene varias medidas, con lo cual hay que acudir a una consulta médica para saber cuál es el más apropiado y como se coloca. Se coloca como mínimo quince minutos antes de la penetración o hasta dos horas previas al encuentro sexual, con la precaución de colocar gel espermicida dentro de la vagina en este último caso. En general, la mujer puede adoptar la posición de parada con una extremidad sobre una silla, o bien sentada o acostada con las rodillas separadas. Antes de la introducción, aplicar una crema espermicida en el fondo del diafragma. Con una mano se separan los labios vulvares y con la otra se comprime el aro formando un ocho con el espermicida hacia arriba. Se introduce el diafragma dentro de la vagina hasta el fondo, cubriendo el cuello uterino. Tener cuidando de no dañar el látex, en especial si se usan las uñas largas. Tras el acto sexual, se aplica crema espermicida con una cánula dentro de la vagina. El diafragma debe quedar colocado durante 6-8 horas, y no más de 12 horas. Para retirarlo, se introduce un dedo para enganchar el aro y se tira suavemente hacia fuera, con la debida precaución. Se lo lava con agua y jabón y se seca con toalla. Es conveniente revisarlo a través de la luz para detectar si hay alguna rotura o rajadura. El diafragma tiene una efectividad del 84-94 %, y una vida útil de un año.
Ventajas del diafragma
- Carece de modificaciones hormonales
- Escasas reacciones secundarias
- Durante la relación sexual para desapercibido
- Permite un encuentro espontáneo, ya que puede colocarse horas antes
- Se puede utilizar si la mujer está amamantando
Desventajas del diafragma
- Tiene una eficacia moderada
- No protege contra enfermedades de transmisión sexual (ETS)
- No se puede utilizar en periodos menstruales
- Su mala colocación puede producir embarazos
6- Capuchón cervical
Es un dispositivo de barrera con forma de dedal, de látex o de silicona, disponible en diferentes tamaños para introducirse en el fondo de la vagina y evitar que los espermatozoides alcancen las trompas. El profesional ginecólogo determinará la medida más adecuada a utilizar y orientará a la mujer sobre el uso de este método anticonceptivo. Antes de colocar el capuchón cervical se aplica un poco de gel espermicida dentro del dispositivo. Luego se toma el capuchón con el extremo redondeado hacia abajo y se inserta dentro de la vagina hasta el cuello del útero. El capuchón cervical puede colocarse 12-24 horas previas al acto sexual, aunque 15 minutos antes de la penetración hay que incorporar gel espermicida dentro de la vagina. El retiro se realiza a las 6-8 horas, con un máximo de 12 horas. El capuchón tiene una vida útil aproximada de un año, dependiendo de su uso. Es un método con una efectividad del 80-85 %. No se recomienza utilizarlo durante el periodo menstrual.
Ventajas del capuchón cervical
- Colocación sencilla
- No se interrumpen los juegos sexuales previos ya que puede colocarse horas antes del coito.
- No ocasiona cambios hormonales
- Puede utilizarse si la mujer está amamantando
Desventajas del capuchón cervical
- No evita las infecciones de transmisión sexual
- Su eficacia es moderada
ANTICONCEPTIVOS HORMONALES
Dentro de los anticonceptivos hormonales se distinguen los de administración oral (pastillas, comprimidos o píldoras), los inyectables, los parches, los implantes y el DIU hormonal, entre los más notables. Hay anticonceptivos hormonales llamados “combinados” que contienen estrógenos y progesterona, mientras que otros vienen solo con progesterona. Los combinados están contraindicados durante la lactancia y en mujeres diabéticas, con problemas hepáticos, cardíacos, de coagulación, hipertensas y fumadoras. Los anticonceptivos a base de progestinas no interfieren con la lactancia y tienen menos efectos indeseables. Todos los anticonceptivos hormonales deben ser prescriptos por el médico, previo estudio clínico y ginecológico.
1- Anticonceptivos orales
Las pastillas o píldoras anticonceptivas son sustancias que contienen hormonas sexuales femeninas (estrógenos y/o progestágenos) en su composición química. Estos compuestos orales combinados actúan suprimiendo los niveles plasmáticos de las hormonas folículo-estimulante (FSH) y luteinizante (LH), con lo cual se inhibe la ovulación y, en consecuencia, se evita la fecundación. Además, estas hormonas sexuales ocasionan un espesamiento del moco cervical, dificultando notablemente el movimiento de los espermatozoides.
Los estrógenos son hormonas producidas por los folículos del ovario, el cuerpo lúteo y la placenta. Son los responsables de los caracteres sexuales secundarios femeninos, es decir, mayor desarrollo de las mamas, una pelvis más ancha que la masculina para favorecer el trabajo del parto, menor cantidad de vello en el cuerpo, voz más aguda y piel fina, entre otros. Además son responsables de la mineralización de los huesos, favoreciendo los depósitos de calcio. Durante el ciclo sexual, los estrógenos producen mayor irrigación sanguínea en el útero, estimulan las glándulas uterinas a producir moco cervical y aumentan el grosor del endometrio.
La progesterona es la otra hormona sexual femenina, segregada por el cuerpo lúteo y por la placenta. Cuando el óvulo es fecundado, impide que nuevos folículos maduren y estimula la secreción de moco cervical, que bloquea la entrada al cuello uterino y dificulta el pasaje de espermatozoides. Además, la progesterona se complementa con los estrógenos al activar la secreción de las glándulas mamarias.
El ciclo sexual regular es de alrededor de 28 días. Se divide en dos partes, una fase folicular y una fase luteal. Entre ambas se produce la ovulación, en el día 14 del ciclo.
Los anticonceptivos orales combinados tienen que ser prescriptos por un médico y se expenden bajo receta. Tienen un margen de seguridad del 98-99 % si se toman en forma debida. Cuando se decide utilizar la pastilla anticonceptiva, la primera toma debe ser el día en que se inicia la menstruación, continuando con un comprimido por día hasta el día 21, en lo posible a la misma hora. Los siete días subsiguientes se suspende la toma. Cabe señalar que en este periodo de descanso aparece la menstruación. Transcurridos los siete días, se comienza nuevamente con una pastilla diaria durante 21 días aunque aún no haya cesado la menstruación. Hay anticonceptivos orales que vienen en envases de 21 pastillas y otros que vienen con 28 pastillas de toma continua. En estos últimos, hay siete comprimidos que carecen de acción hormonal, y se incluyen para tomarlos en cada día de descanso y así acostumbrar a la mujer a que siempre tome una pastilla diaria por más que transcurra ese periodo de siete días sin efecto hormonal. En caso que la mujer desee embarazarse, se suspende la toma de los anticonceptivos orales y de esa forma reinicia la ovulación.
Ciclo sexual de la mujer
Ventajas de los anticonceptivos orales
- Alto porcentaje de efectividad
- No interfiere en los juegos sexuales previos
- Regulariza los ciclos sexuales
- Reduce el sangrado y el dolor durante el periodo menstrual
- Mejora la piel con acné
- No se altera la fertilidad de la mujer
Desventajas de los anticonceptivos orales
- No evita las enfermedades de transmisión sexual
- Puede generar aumento de peso corporal
- En ciertos casos se presentan dolor de cabeza, temperamento cambiante y cierto grado de depresión
- Contraindicado su uso en mujeres que están amamantando
- Necesita de controles médicos periódicos
- Hay que acordarse de tomar la pastilla diariamente y a la misma hora
Respecto a este último ítem, si la mujer se olvida de tomar su pastilla diaria existe riesgo de embarazo. Si advierte el olvido a las 10 ó 12 horas debe tomar de inmediato la pastilla aunque el hecho obligue a tomar dos comprimidos en menos de 24 horas. Luego continúa habitualmente hasta el día 21 y utiliza otro método anticonceptivo (condón, diafragma, capuchón cervical) en los siete días siguientes donde no toma el comprimido hormonal. Por último, cabe señalar que hay medicamentos que pueden interferir la acción anticonceptiva de las pastillas orales. Es conveniente consultar con el médico de cabecera si la mujer está tomando antibióticos, tranquilizantes, antidepresivos o cualquier otro tipo de fármaco.
2- Anticonceptivos Inyectables
Se aplican vía intramuscular en los glúteos o en la parte superior del brazo. Las inyecciones contienen hormonas cuyos efectos son los mismos que los obtenidos con los anticonceptivos orales. Los anticonceptivos inyectables son aplicados por un ginecólogo entre el primero y el quinto día de la menstruación y luego cada 30 días, en la misma fecha. Por ejemplo, si la primera inyección fue el 28 de enero, la siguiente debe ser aplicada el 28 de febrero. Tienen una efectividad cercana al 99 % si son aplicados de manera correcta. El mecanismo de acción es evitar la ovulación, producir cambios en el endometrio y espesar el moco cervical para dificultar el movimiento de los espermatozoides. El anticonceptivo inyectable de uso mensual contiene estrógenos y progesterona. El de aplicación trimestral posee progesterona. Estos anticonceptivos están contraindicados en mujeres mayores de 35 años y en aquellas con insuficiencia hepática o cardiovascular, depresivas y diabéticas.
Ventajas de los anticonceptivos inyectables
- Efectividad muy elevada
- No requiere de toma diaria como los anticonceptivos orales
- Minimiza los sangrados y los dolores menstruales
- Evita el embarazo a las 24 horas de la aplicación
- No interfiere en los juegos sexuales previos
Desventajas de los anticonceptivos inyectables
- No previene las enfermedades de transmisión sexual
- No es posible retrasar por más de tres días la siguiente inyección
- Puede producir aumento de peso
- Al suspender las aplicaciones se debe esperar algunos meses para embarazarse
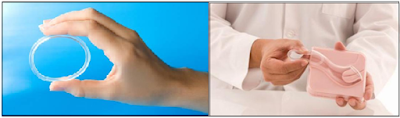
3- Anillo vaginal
Es un aro transparente de cinco centímetros de diámetro, blando y flexible que funciona de la misma manera que las pastillas anticonceptivas. Al quinto día de iniciada la menstruación se coloca el dispositivo dentro de la vagina. La mujer en posición parada apoya una extremidad en una silla o bien separa las rodillas estando sentada o acostada. Con el dedo pulgar e índice aprieta el aro formando un ocho y procede a insertarlo hasta el fondo de la vagina. Los estrógenos y la progesterona que el anillo va liberando de a poco producen los mismos efectos que los anticonceptivos orales e inyectables, ya que evitan la ovulación, alteran el endometrio y ocasionan espesamiento del moco cervical. A diferencia de los anticonceptivos orales, liberan menor cantidad de hormonas hacia la sangre ya que no necesitan absorberse por el intestino delgado para cumplir su función. Esto genera los mismos efectos con menor cantidad de hormonas. A las tres semanas de colocado el anillo vaginal se lo debe retirar, esperar siete días y colocar uno nuevo. La efectividad de este anticonceptivo, sus ventajas y desventajas son similares a lo detallado en los productos inyectables y orales, ya que contienen los mismos compuestos hormonales. Hay que destacar que el anillo vaginal no requiere de una colocación precisa, ya que su flexibilidad permite una buena adaptación a la musculatura de la vagina.
4- Parche anticonceptivo
También llamado parche transdérmico, consiste en una banda adhesiva que se aplica sobre la piel limpia y seca donde no haya vellos. Los lugares de elección suelen ser la parte superior y lateral de los brazos, en el abdomen, la espalda o por arriba de los glúteos. No se despega con el baño ni con el sudor, manteniéndose en su lugar durante las actividades diarias. Debe evitarse adherir el parche en las mamas, los pliegues de la piel y sobre tatuajes. La parte adhesiva contiene hormonas sexuales que se liberan lenta y constantemente hacia el torrente sanguíneo, igual que con el anillo vaginal, inhibiendo la ovulación, produciendo cambios en la mucosa uterina y un espesamiento del moco cervical. Se empieza a utilizar el primer día de la menstruación durante tres semanas seguidas, y en la cuarta semana se descansa, ya que se inicia la menstruación. El parche anticonceptivo dura una semana y debe reemplazarse de inmediato el mismo día y a la misma hora por uno nuevo, procurando intercalar los lugares de aplicación. La efectividad del parche es de 99 %.
Ventajas del parche anticonceptivo
- Alto porcentaje de efectividad
- No interfiere en los juegos sexuales previos
- Regulariza los ciclos sexuales
- No incide sobre el peso corporal
- Fácil aplicación
- Noalte ra la fertilidad de la mujer
- Al dejar de utilizarlo se retoma el normal ciclo sexual
Desventajas del parche anticonceptivo
- No evita las enfermedades de transmisión sexual
- En la primera semana de aplicado se debe utilizar un anticonceptivo de barrera
- En ciertos casos se presentan dolor de cabeza y reacciones en la piel donde se aplica el parche
- Contraindicado su uso en mujeres que están amamantando, con sobrepeso y fumadoras
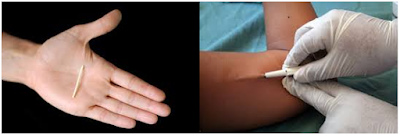
5- Implante anticonceptivo
Se trata de una pequeña varilla de alrededor de 4 centímetros de largo que el médico inserta debajo de la piel, en la cara interna del brazo, previo a un pequeño corte con anestesia local. El procedimiento es rápido y sencillo y se realiza en los primeros días de la menstruación. La función de la cánula es liberar lentamente la hormona progesterona a la sangre, con el objetivo de evitar la ovulación, espesar el moco cervical y modificar el endometrio. Este dispositivo tiene una efectividad del 99 % y una duración de 3 años.
Ventajas del implante anticonceptivo
- Muy elevada seguridad
- No interfiere en los juegos sexuales previos
- Puede utilizarse en la lactancia
- Larga duración
- Al retirar el implante se recobra la fertilidad
Desventajas del implante anticonceptivo
- No evita las enfermedades de transmisión sexual
- Irregularidad o ausencia (amenorrea) de la menstruación, ya que contiene solamente una hormona lo que produce ciclos intermitentes
- Alto costo inicial
6- DIU hormonal
Es un pequeño sistema de material plástico con forma de T que el médico ginecólogo introduce dentro del útero. También se lo conoce como sistema intrauterino (SIU). A diferencia del DIU de cobre o plata que actúa como barrera, el DIU hormonal contiene levonorgestrel en el brazo vertical de la T, hormona progestágena que se libera a la sangre muy lentamente a través de la mucosa uterina. Según sea la marca del producto, tiene una duración de 3 ó 5 años. El levonorgestrel crea cambios adversos a nivel del endometrio para albergar a un embrión, espesa el moco cervical y evita, en algunos casos, la ovulación. Luego de la colocación del DIU hormonal, es posible que los ciclos sean irregulares los primeros 3 a 6 meses, cesando por completo más adelante. No obstante, al retirar el dispositivo la mujer recobra su ciclo sexual normalmente. La efectividad del este método anticonceptivo es mayor al 99 % y posee las mismas ventajas y desventajas que las señaladas en el implante anticonceptivo.
ANTICONCEPTIVOS QUIRÚRGICOS
1- Vasectomía
Es una intervención quirúrgica donde se corta la piel del escroto cerca del pene, se localiza cada uno de los conductos deferentes, se los anuda y secciona. De esta forma, se impide el paso de los espermatozoides desde los testículos hacia la uretra y de esta hacia el exterior. En la actualidad se emplea la vasectomía sin bisturí, donde se aísla cada conducto mediante un instrumental especial y se lo anuda sin necesidad de cortar la piel. Este método resulta menos doloroso que la técnica con bisturí, con menos complicaciones y con una recuperación más rápida. Si bien la efectividad es del 99 %, no lo es de forma inmediata, ya que son necesarias unas cuantas eyaculaciones para eliminar todos los espermatozoides fértiles. Por lo tanto, luego de la vasectomía es fundamental utilizar un preservativo durante algunos meses para evitar embarazos. Los controles médicos determinarán el momento donde el semen esté libre de espermatozoides para asegurarse que el hombre no embarazará a ninguna mujer.
El acto sexual no sufre cambios luego de la vasectomía, ya que la erección y el orgasmo no se alteran en absoluto. El eyaculado, lógicamente, carecerá de espermatozoides.
Ventajas de la vasectomía
- Es el método anticonceptivo masculino más eficaz
- No interfiere en los juegos sexuales previos
Desventajas de la vasectomía
- No protege contra las enfermedades de transmisión sexual
- Es prácticamente irreversible
2- Ligadura de las trompas de Falopio
Esta intervención, denominada salpingoclasia, tiene por objetivo ligar las trompas uterinas con fines anticonceptivos. De esta forma, queda interrumpida la conexión de los ovarios con el útero. La ligadura de las trompas de Falopio es un método permanente y usualmente irreversible, con lo cual la mujer tiene que estar segura de no querer embarazarse a futuro si elige someterse a esta operación. Tiene una efectividad de casi el 100 %.
Ventajas de la ligadura de las trompas de Falopio
- Efectividad casi total
- No interfiere en los juegos sexuales previos
- Se mantiene intacto el deseo sexual
- No se altera la producción hormonal
Desventajas de la ligadura de las trompas de Falopio
- No protege contra las infecciones de transmisión sexual
- Es muy difícil recomponer las trompas en caso de desear un embarazo
- Contraindicada en mujeres jóvenes
Características de algunos métodos anticonceptivos
ANTICONCEPCIÓN DE EMERGENCIA
En aquellas situaciones donde se produjo el acto sexual sin protección o haya fallado el anticonceptivo utilizado, por ejemplo un diafragma mal colocado, la rotura de condones, la toma inapropiada por olvido de anticonceptivos orales, etc., es posible recurrir a la llamada pastilla o píldora anticonceptiva de emergencia, píldora del día después, píldora del día siguiente o anticonceptivo de urgencia. El medicamento contiene levonorgestrel, progesterona sintética de segunda generación que actúa inhibiendo o retrasando la ovulación, al frenar la acción sobre el ovario de las hormonas folículo estimulante (FSH) y luteinizante (LH). Además, el levonorgestrel produce concentración el moco cervical y modificación del endometrio a fin de evitar la implantación del óvulo en caso de que haya sido fecundado. La píldora tiene que ser ingerida lo antes posible luego del coito para que sea efectiva, no pasando más de 72 horas. Se debe tomar otra píldora de emergencia a las 12 horas de haber tomado la primera. La efectividad es del 95 % si es ingerida dentro de las 24 horas del acto sexual, y del 85 % si fue tomada luego de 48-72 horas del coito, según estadísticas. La píldora del día después no afecta al embrión en caso que la mujer esté embarazada, ya que no es un abortivo. En efecto, este método de emergencia tiene por finalidad evitar el embarazo y no detenerlo. La píldora del día después no protege contra enfermedades de transmisión sexual. En otro orden, no debe ser utilizada como método habitual de anticoncepción. Solamente en situaciones accidentales como los referidos anteriormente.
ELECCIÓN DE UN MÉTODO ANTICONCEPTIVO
La ayuda profesional es muy importante para la pareja a la hora de elegir un método para evitar un embarazo no deseado. Además de conocer el estado de salud de la mujer y del hombre hay que tener en cuenta los aspectos sociales, culturales y económicos en el que viven. Conocer las características de los métodos más utilizados en el mundo para la planificación familiar, sus ventajas e inconvenientes, es fundamental para realizar la mejor elección. En los casos de elegir anticonceptivos hormonales es de vital importancia saber si la mujer está en condiciones de utilizarlos. Mediante la revisación médica y la charla con el profesional ginecólogo se podrá saber si es fumadora habitual o padece algún trastorno hepático, cardiovascular o de otra índole. De esa forma se evitarán los riesgos que siempre suceden ante elecciones equivocadas producto de decisiones personales y precipitadas.
Fuente: http://hnncbiol.blogspot.com























1 comentario :
increíbles estos métodos pues también comparto algunos MÉTODOS ANTICONCEPTIVOS que son muy efectivos
TIPOS DE ANTICONCEPTIVOS
Publicar un comentario